Elle résulte d'un vieillissement des cellules du centre de la vision qui ne touchent pas le champ visuel périphérique, mais la capacité à distinguer les détails. Il devient de plus en plus difficile de lire, bricoler, conduire…
Dans certains cas, le traitement nécessite la réalisation d’injections intra-vitréennes (médicaments anti-VEGF), sous anesthésie locale, qui sont réalisées au sein du cabinet.
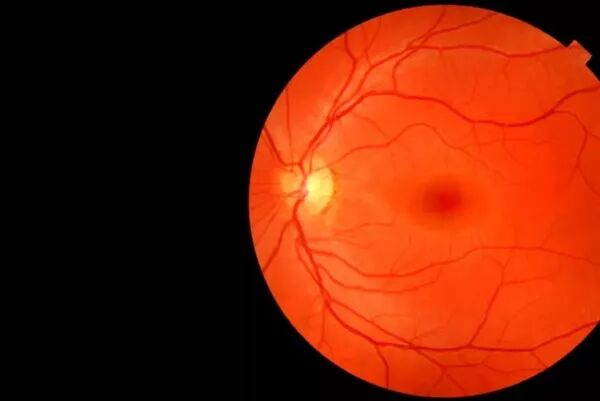
Dépistage de la DMLA (Dégénérescence Maculaire liée à l'Âge)
La DMLA est une maladie chronique de la macula, la zone centrale de la rétine qui conditionne la vision fine des détails. Conduire, lire, coudre devient plus difficile lorsque la vision centrale est affectée. Cette maladie évolue de manière très variable.
Deux formes de DMLA existent :
-DMLA humide ou néo-vasculaire : elle se caractérise en général par une baisse brutale de la vision due au développement de néovaisseaux sanguins au sein de la macula qui perturbent la structure et donc le fonctionnement de la rétine. Le traitement se fait par injection, dans l'œil, de médicaments inhibiteurs de la croissance des vaisseaux. Ce sont les injections intra-vitréennes, sous anesthésie locale et indolores. Ces injections sont réalisées au sein de notre cabinet .
-DMLA sèche ou atrophique : disparition progressive des cellules de la macula qui entraîne un déficit visuel central progressif. Il n’existe pas de traitement curatif actuellement mais les recherches thérapeutiques sont prometteuses. Elle peut évoluer brutalement vers une DMLA humide. D’où l’importance d’un suivi régulier et personnalisé.